胆管癌的伴随症状有哪些?
胆囊癌与胆管癌只是发病的位置不同,合称胆道癌。大体分为肝内,肝门,肝外和胆囊四大类型。
在癌有我伴抗癌社区中做过十多位胆囊胆管癌病友的全病程管理,整体对胆道癌的感觉是,高度恶性,甚至比胰腺癌还凶,女性病友比例高于男性,乙肝,胆结石,糖尿病是致癌诱因。
肝内胆道癌的话相对能在早期发现,其他类型很难发现,常规体检无法筛查到,很多病友都是出了体感症状才去医院,一发现就是晚期。预后极差,估计的2年总生存率(OS)不到5%。
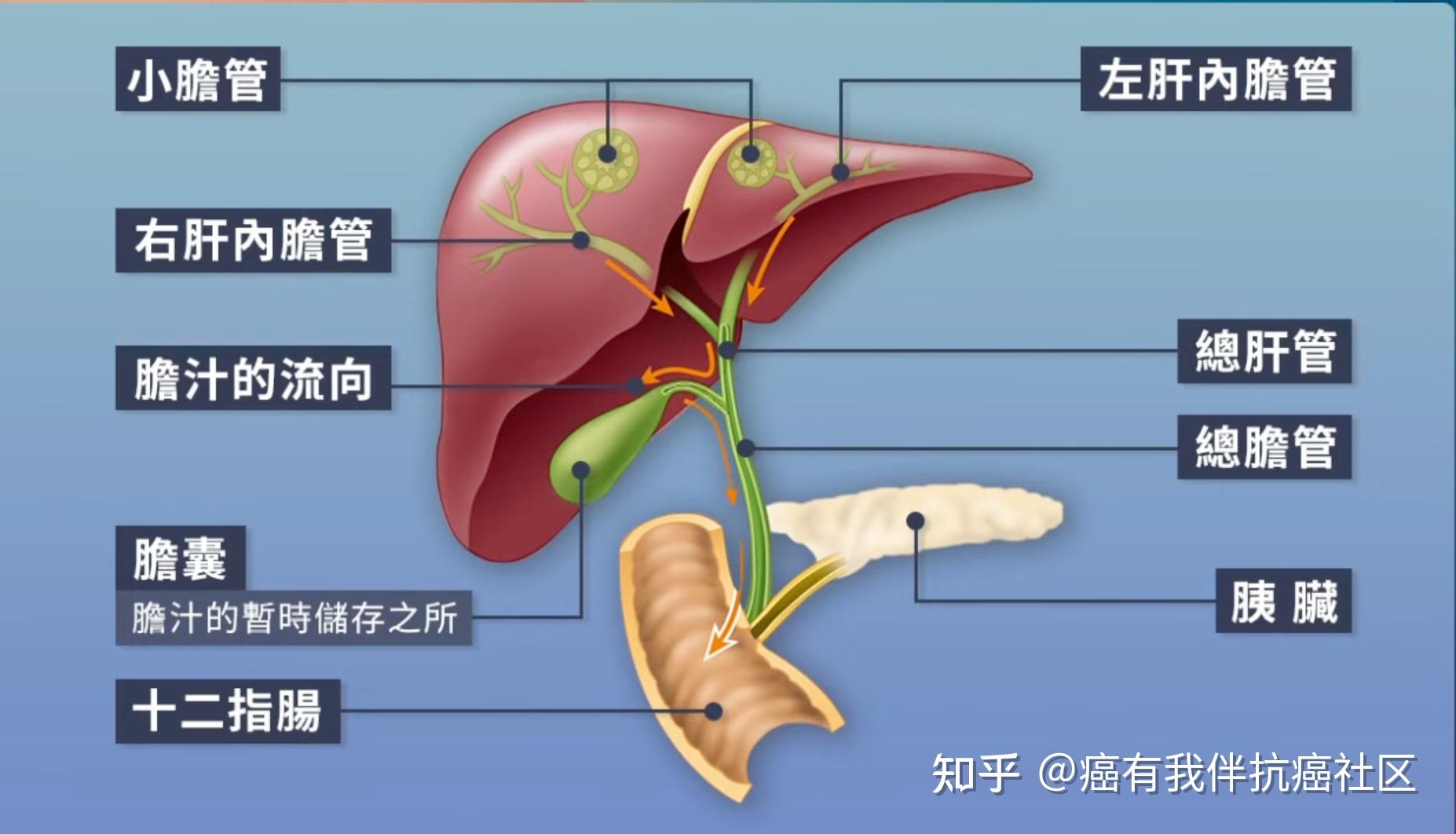
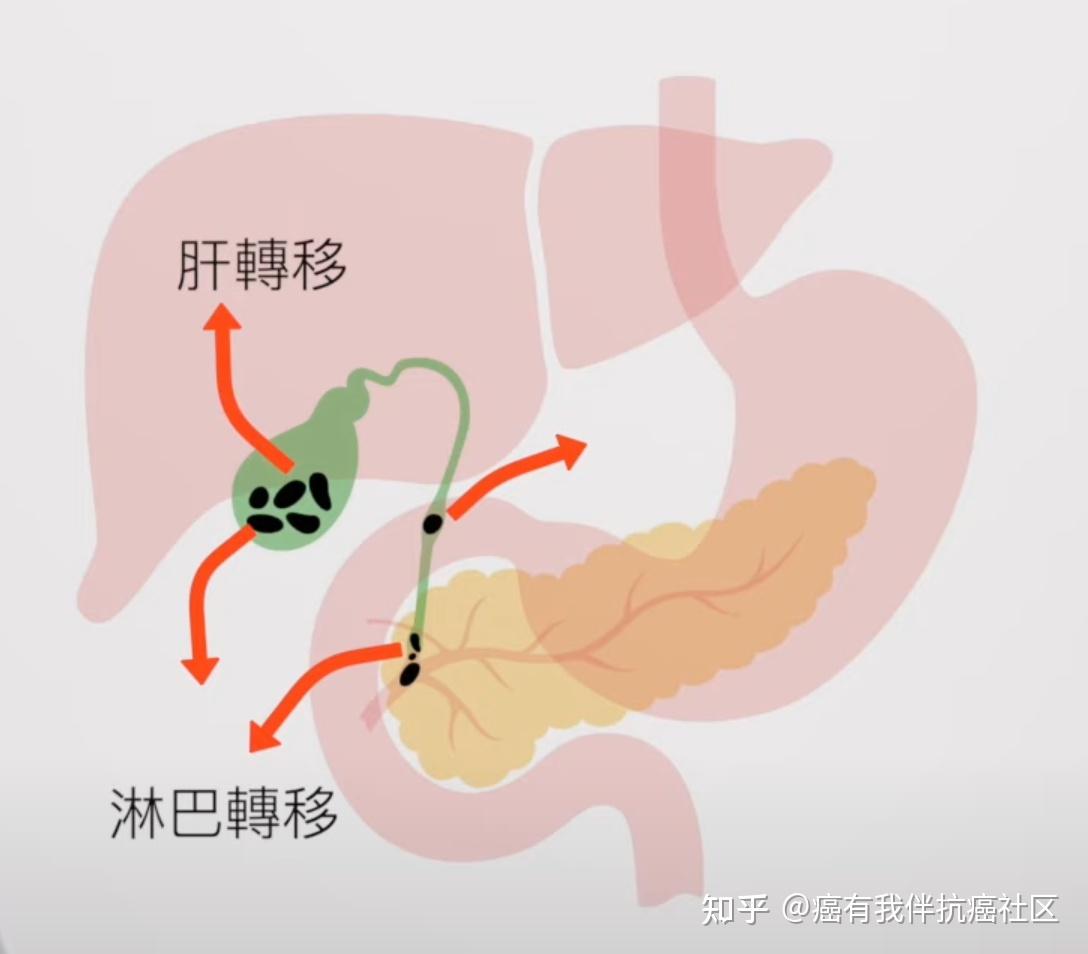
胆囊癌和胆管癌有很多相似的地方,比如都容易出现淋巴结转移,都有嗜神经的特性和发生肝转移的可能,它们都是来源于胆道。胆囊也是胆道的一部分,胆囊癌可能会侵犯到胆管,胆管癌继续生长也可能侵犯胆囊。
之所以说胆道癌凶,是因为胆道一头在肝里,一头连接小肠,整体又细又长,旁边很多淋巴结,胰腺又在它右侧,一旦癌变,很容易在短时间内侵犯到周围组织,关键转移的这些位置,一个比一个不好惹。
对于确诊,其他的癌症都是先穿刺做病理后再手术,在胆道癌里对于术前有可疑癌变特征的病例,大多是先行腹腔镜胆囊切除术,待术后病理学检查确诊后再行二次根治性切除手术。这是常规的做法,但在2023最新的回顾性研究中发现,根据2015年11月至2021年11月一共6年中的海军军医大学第三附属医院收治的胆囊癌病人的临床资料。直接根治组病人的1、3、5年总体生存率为95.6%、62.7%、57.4%,而腹腔镜+二次根治组病人1、3、5年总体生存率为84.6%、46.5%、27.0%。直接行开腹胆囊癌根治性切除术明显优于腹腔镜+二次根治术。
事实上,在日本肝胆胰外科协会胆道肿瘤临床治疗指南中,对于术前胆囊可疑癌变的病例,也更推荐行开腹胆囊切除术而不是腹腔镜手术,尤其当病变位于肝脏侧时。因此,对于这类疑似胆囊癌的病例,只要怀疑是胆囊癌,就必须开腹!虽然腹腔镜手术在降低输血率、缩短住院时间、减少术后疼痛和减少术后并发症等方面具有显著优势,但难得的手术机会,除干净癌细胞才是目的,如果心存侥幸,先用腔镜切除→再开腹根治,是会影响病友生存率的!!!
只有30%左右的病友可以符合手术切除条件,这个可以手术的机会对病友来说非常重要。手术级别很高,肝内胆管癌采用肝切除术治疗、远端胆管癌手术常采用胰十二指肠切除术(Whipple's手术)对医院和医生经验要求更高,尽可能去北上广或是省级医院才能稳妥一些。
化疗方面,一线的顺铂+吉西他滨,二线的5-FU和奥沙利铂是常规操作,胆道癌用化疗是硬碰硬的方法,虽然有一定疗效,却无法挡住疾病进展,对病友后期还要进行其他治疗时的身体素质很受打击,需要谨慎。
考虑放疗的适应症(能手术的当然最好),尽可能短平快的把可见病灶打掉,尽可能的减少肿瘤负荷,剩下的残余敌人,交给靶向免疫,经济条件一般的病友,直接用普通放疗都可以,经济条件好的病友,可以研究一下各种刀,质子治疗胆管癌显示出良好的疗效和较低的严重毒性。这也是癌有我伴抗癌社区的病友们找北京专家代问诊治疗方案需求最多的情况。
再说说靶向吧,自2020年胆管癌首款靶向药物获批后,靶向治疗在晚期胆管癌治疗领域大放异彩。截止到目前已有5款靶向药物获批于临床,分别针对FGFR、IDH1以及BRAF V600E突变和NTRK融合, HER-2扩增和突变。其中IDH-1突变(频率为15%-20%)和FGFR-2融合(10%-15%)是胆道癌病友最常见的。佩米替尼,英菲格拉替尼,艾伏尼布,达拉曲美,帕妥珠单抗联合曲妥珠单抗,来那替尼,拉罗替尼和恩曲替尼。这些靶向药需要通过基因检测来匹配,只要适合,每一个药都可以用上1年。
患者只需要配合医生的治疗,保持良好心情,按时服药即可,至于疗效,除了病友是合并一些其他并发症之外,除了几个月的复查要去医院,你甚至会感觉不到是个病人。
这就是靶向药的功劳,试想一下,你在确诊时已经发现转移,无法进行手术,属于晚期的时候,家人天崩地陷,有些不懂的亲友都觉得命不久矣的时候,吃了靶向药,一切都恢复正常了,这种重生的体会是多么可贵!
对于靶向药,在癌有我伴抗癌社区里,我们认为是最好的治标不治本的药物,即便是知道了关键的驱动肿瘤复制的基因突变(比如说肺癌中EGFR的突变),大多数情况也不能因此治愈,但是可以影响到这个病例的生存期。不以治愈为目的,好好活着,拖住癌细胞,保持身体的底力,等着下一个靶向药的出现,又是两年,带瘤生存能让我们珍惜眼前的生活,换一个活法,变得富有感恩之心,所以,事情远没有你想象的那么糟。
靶向药这么有效,为什么靶向药不能治愈,为什么说是治标不治本?根源要从基因检测中的丰度这个词说起,即一个肿瘤中有百分之几的细胞含有这个突变,或者说有多少肿瘤细胞可以被靶向药切断复制。根据这个判断,一个丰度30%的肿瘤大约也就是有三分之一的细胞能被靶向药杀死(或者抑制不复制)。
举个通俗的例子,病灶癌细胞里友三大家族,分别是姓张,姓李,姓赵,大部分的靶向药都是针对单靶点,也就是这个靶向药只能对付姓张的,吃了靶向药,姓张的家族成员被完全压制住,体现在病友身上就是肿瘤迅速缩小,体感变好,但终有一天,姓张的都被灭了之后,姓李和姓赵的开始了反攻,体现在病友身上就是肿瘤迅速扩大,体感变差,为什么耐药后的反弹会这么迅速呢?是因为在肿瘤的世界里,相互之间也是存在争夺营养的竞争中,姓张这个天敌没有了,姓李和姓赵就会变得强大了,耐药也就开始了。所以,基因检测的突变丰度一栏,写着百分之多少这个数字是很关键的。
对于在其他癌种大放异彩的免疫治疗,在胆道癌里也是表现的可圈可点,当然了,仅靠免疫单药是不行的,2022年,美国FDA批准抗PD-L1抗体度伐利尤单抗与化疗联用,一线治疗局部晚期或转移性胆管癌,这是FDA批准的首款用于胆管癌的免疫疗法,紧接着2023年6月,美国FDA接受帕博利珠单抗用于局部晚期不可切除或转移性胆道癌(BTC)患者。这两种免疫药需要配合上吉西他滨和顺铂才能发挥出最大效果。这也是为什么我刚才不建议单纯化疗,好钢用在刀刃上,才能发挥1加1大于2的效果。
那么现有的医学无法解决晚期胆道癌根治问题,我们需要做的,就是尽早了解指南治疗的极限,在保住身体底力和生活质量的情况下,延长生存期,找到突破口,成为五年后那5%里的人。
你需要从三个方面入手:
1,查看有无基因突变点,是否能有靶向药可以用。刚才上面列举的这些突变或扩增都是能延长无进展生存期的有效手段。所以,基因检测很重要。
2,查看PDL1表达高低,或是TMB表达高低,可以预判免疫治疗的疗效,一般是化疗+免疫,PD1,PDL1,这一类的免疫药物属于近几年的新型疗法,不起效是不起效,一旦起效,有可能是奔着临床治愈去的,当然,在免疫治疗的人体有效率还不高的情况下,化疗是唯一一个简单粗暴的手段了,正常细胞与癌细胞抱着要死一起死的信念,如果这种拼刺刀式的治疗不适合的话,可以考虑温热治疗+低剂量化疗,用聪明的方式提高化疗+免疫的疗效,同时降低大部分副作用,这种方式,在日本使用的比较成熟,可以借鉴,目前在北京的医院也有开展。
3, 考虑放疗的适应症(能手术的当然最好),尽可能短平快的把可见病灶打掉,尽可能的减少肿瘤负荷,剩下的残余敌人,交给化疗+免疫,经济条件一般的病友,直接用普通放疗都可以,经济条件好的病友,可以研究一下各种刀。
因此,对于胆囊胆管癌病友来说,保持身体底力的同时,赢得了宝贵的时间,好好活着,把癌症拖住,拖到下一个药物的上市,就像其他癌种病友那样,所以,珍爱自己,期待新药。
首轮治疗需要节奏上的短平快,把敌人的冲锋彻底压下去,理想目标是可见病灶已无,有难度的话,就需要考虑一些辅助治疗,简单说,就是要比算入到医学统计的患者多做一些其他不伤元气的治疗,以提高成为那5%的一部分人。
这多一点的治疗,在病友里可谓是八仙过海了,有参考日本做免疫细胞扩增回输的,有做TILS细胞治疗的,有定期打日达仙胸腺肽提高免疫力的,有用美国的电场治疗的,也有直接上质子重离子打掉不可切除病灶的,中医中药,参加临床试验入组,总之是各显神通,这些治疗都属于退一万步来说,不一定让事情变好,但一定不会让事情变糟,本着这个不伤患者底力的原则下, 在这件事上,癌有我伴表示赞同,毕竟在指南治疗的极限下,要成为那10%甚至是超出的话,一定要有一些不同之处,否则就会是统计学上的平均数。
我们常说的治疗,其实是两个概念,治与疗完全不同,治是需要医生帮助我们在短期间内来完成的,而疗是需要病友自己长期来完成的,甚至决定能否跨过五年生存率的很大因素在于疗。运动,营养,复查,心态,都属于疗的范畴。有相当大部分病友,都在疗的环节出现问题。
不仅仅是胆道癌,包括其他所有癌种,都是需要综合的治与疗,这里面不仅需要医学知识,更需要判断力与执行力,逻辑思维与人性艺术。患癌改变了我们的认知,当自己或是至亲面对生死考验的时候,你会发现癌症知识也没有那么难理解,好在,你的种种不安与迷茫,有无数病友与你同在,你现在经历的,已有无数病友经历过,至少在癌有我伴抗癌社区里,你并不孤单,欢迎病友加入我们或咨询我们,祝我们在以后得日子里,好运常伴!
如果你觉得这些经验对你有帮助,就请帮忙“点赞”吧,让更多有需要的病友也能看到 :)
了解更多癌有我伴的全病程管理,"陪伴型抗癌?独立型抗癌?抗癌社区能带给癌友什么?